هایپرتروفی بطن چپ (LVH) مفهومی است که منعکس می کند ضخیم شدن دیواره های بطن چپ در مجموع یا بدون گسترش حفره بطن چپ (LV). این شرایط به دلایل مختلفی ممکن است اتفاق بیفتد ، اما در بیشتر موارد شهادت آسیب شناسی عضله قلب ، گاهی اوقات کاملا جدی است. خطر LVH این است که دیر یا زود ایجاد می شود ، زیرا میوکارد نمی تواند همیشه با چنین باری که با LVH تجربه می کند کار کند.

طبق آمار ، LVH بیشتر در بیماران مسن (بالای 60 سال) دیده می شود ، اما در برخی از بیماری های قلبی در بزرگسالان و کودکان و حتی در دوره نوزادی مشاهده می شود.
علل هیپرتروفی بطن چپ
1. "قلب ورزشی"
تشکیل هیپرتروفی دیواره های بطن چپ قلب تنها در یک مورد نوع هنجار است - در شخصی که مدت طولانی و به طور حرفه ای درگیر ورزش بوده است. با توجه به اینکه محفظه بطن چپ کار اصلی دفع حجم کافی خون برای کل ارگانیسم را انجام می دهد و مجبور است بار بیشتری نسبت به سایر اتاق ها تجربه کند. در مواردی که فرد به مدت طولانی و به شدت تمرین می کند ، عضلات اسکلتی وی نیاز به جریان خون بیشتری دارند و با افزایش توده عضلانی ، افزایش جریان خون در عضلات ثابت می شود. به عبارت دیگر ، اگر در ابتدای تمرین قلب فقط بطور دوره ای بار فزاینده ای را تجربه می کند ، پس از مدتی بار روی عضله قلب ثابت می شود. بنابراین ، میوکارد LV جرم خود را افزایش می دهد و دیواره های LV ضخیم تر و قدرتمندتر می شوند.

نمونه ای از یک قلب ورزشی
علی رغم این واقعیت که ، در اصل ، "قلب ورزشی" نشانگر آمادگی و استقامت خوب یک ورزشکار است ، بسیار مهم است که لحظه ای را فراموش نکنید که LVH فیزیولوژیکی می تواند به LVH پاتولوژیک تبدیل شود. در این راستا ، ورزشکاران توسط پزشکان پزشکی ورزشی تحت نظر قرار می گیرند ، آنها به وضوح می دانند که LVH در کدام ورزش قابل قبول است و در کدام رشته نباید باشد. بنابراین ، LVH به ویژه در میان ورزشکاران درگیر در ورزش های دوچرخه سواری (دویدن ، شنا ، قایقرانی ، اسکی روی زمین ، پیاده روی ، بیاتلون و غیره) توسعه یافته است. LVH در ورزشکارانی که دارای ویژگی های قدرتی پیشرفته (کشتی ، بوکس و ...) هستند ، به طور متوسط \u200b\u200bرشد می کند. در افرادی که به ورزش های بازی مشغول هستند ، LVH به طور معمول خیلی کم رشد می کند یا اصلاً رشد نمی کند.
2. فشار خون شریانی
بیماران با تعداد بالا دچار اسپاسم شریانی محیطی طولانی مدت و مداوم می شوند. در این راستا ، بطن چپ مجبور است خون را با فشار بیشتری نسبت به فشار خون طبیعی فشار دهد. این مکانیسم به دلیل افزایش مقاومت کل عروق محیطی (OPSS) است و با آن قلب بیش از حد تحت فشار قرار می گیرد. پس از چند سال ، دیواره LV ضخیم می شود ، که منجر به فرسودگی سریع عضله قلب می شود - CHF شروع می شود.

3. بیماری ایسکمیک قلب
هیپرتروفی خارج از مرکز بطن چپ (نامتقارن) نه تنها ضخیم شدن و افزایش جرم دیواره LV ، بلکه گسترش حفره را نیز در بر می گیرد. این نوع بیشتر با نقایص قلبی ، با و با ایسکمی میوکارد دیده می شود.

بسته به ضخیم شدن دیواره LV ، هیپرتروفی متوسط \u200b\u200bو شدید تشخیص داده می شود.
علاوه بر این ، هایپرتروفی با انسداد مجرای خروجی LV و بدون آن. در نوع اول ، هایپرتروفی همچنین سپتوم بین بطنی را می گیرد ، در نتیجه آن منطقه LV نزدیکتر به ریشه آئورت یک باریک مشخص به دست می آورد. با همپوشانی نوع دوم در ناحیه انتقال LV به آئورت مشاهده نمی شود. گزینه دوم مطلوب تر است.
آیا هایپرتروفی بطن چپ از نظر بالینی آشکار است؟
اگر در مورد علائم و علائم خاص LVH صحبت کنیم ، لازم است مشخص شود که ضخیم شدن دیواره عضلانی قلب تا چه اندازه رسیده است. بنابراین ، در مراحل اولیه LVH ، ممکن است به هیچ وجه خود را نشان ندهد و علائم اصلی از طرف بیماری زمینه ای قلب مشخص شود ، به عنوان مثال سردرد با فشار زیاد ، درد قفسه سینه با ایسکمی و غیره.

با افزایش توده میوکارد ، شکایات دیگری نیز ظاهر می شود. با توجه به اینکه نواحی ضخیم شده عضله قلب LV عروق کرونر را فشرده می کند و همچنین میوکارد ضخیم شده به اکسیژن بیشتری نیاز دارد ، دردهای قفسه سینه از نوع (سوزش ، فشار دادن) رخ می دهد.
در ارتباط با جبران تدریجی و با کاهش ذخایر میوکارد ، ایجاد می شود ، که با تشنج ، ورم در صورت و اندام تحتانی و همچنین کاهش تحمل فعالیت بدنی عادی آشکار می شود.
هنگامی که عضله قلب هیپرتروفی می شود ، اختلالات در سیستم هدایت نیز می تواند رخ دهد ، که مملو از اختلالات در ریتم قلب است. در بیشتر مواقع ، ضربان های زودرس دهلیزی و بطنی در LVH و همچنین لرزش فیبریلاسیون دهلیزی-دهلیزی اتفاق می افتد که با احساس کمرنگ شدن و ایست قلبی و وقفه هایی در کار قلب با شدت متفاوت ظاهر می شود.
اگر هر یک از علائم توصیف شده ظاهر شود ، حتی اگر خفیف باشد و به ندرت شما را آزار دهد ، هنوز لازم است با یک دکتر مشورت کنید تا دلایل این بیماری را بیابید. به هر حال ، هر چه LVH زودتر تشخیص داده شود ، موفقیت درمانی بالاتر و خطر ابتلا به عوارض کاهش می یابد.
چگونه تشخیص را تأیید کنیم؟

به منظور مشکوک به هیپرتروفی بطن چپ ، الکتروکاردیوگرام استاندارد کافی است. معیارهای اصلی هیپرتروفی بطن چپ در نوار قلب ، نقض فرایندهای رپولاریزاسیون (گاهی اوقات تا ایسکمی) در امتداد سینه های قفسه سینه ، صعود مایل یا صعودی صعودی بخش ST در منجر V5 ، V6 ، افسردگی بخش ST در III و aVF منجر می شود ، و همچنین یک موج T منفی) ... علاوه بر این ، علائم ولتاژ به راحتی در ECG تعیین می شود - افزایش دامنه موج R در قفسه سینه سمت چپ - I ، aVL ، V5 و V6.

در مواردی که بیمار با توجه به ECG علائم هیپرتروفی میوکارد و اضافه بار LV داشته باشد ، پزشک معاینه اضافی را تجویز می کند. استاندارد طلا یا اکوکاردیوسکوپی است... در EchoS ، پزشک درجه هیپرتروفی ، وضعیت حفره LV را می بیند و همچنین علت احتمالی LVH را شناسایی می کند. ضخامت دیواره LV طبیعی برای زنان کمتر از 10 میلی متر و برای مردان کمتر از 11 میلی متر است.

LVH در اکوکاردیوگرافی
غالباً ، با انجام عکسبرداری معمول قفسه سینه در دو پیش بینی ، می توان تغییرات در اندازه قلب را قضاوت کرد. با ارزیابی برخی از پارامترها (کمر قلب ، قوس های قلب و غیره) ، رادیولوژیست همچنین ممکن است به تغییر در پیکربندی اتاق های قلب و اندازه آنها شک کند.
ویدئو: علائم ECG از هیپرتروفی بطن چپ و سایر اتاق های قلب
آیا هایپرتروفی بطن چپ برای همیشه درمان می شود؟
درمان هایپرتروفی LV به حذف عوامل ایجاد کننده کاهش می یابد. بنابراین ، در مورد نقص قلب ، تنها روش درمان رادیکال اصلاح جراحی نقص است.
در بیشتر موارد (فشار خون ، ایسکمی ، کاردیومیودستروفی و \u200b\u200bغیره) ، لازم است که با کمک استفاده مداوم ، هیپرتروفی بطن چپ درمان شود ، که نه تنها بر مکانیسم های توسعه بیماری زمینه ای تأثیر می گذارد ، بلکه از عضله قلب در برابر بازسازی محافظت می کند ، یعنی دارای اثر محافظت قلبی است.
داروهایی مانند انالاپریل ، کوادریپریل ، لیزینوپریل فشار خون را عادی می کنند. در طی سالها مطالعات گسترده ، به طور قابل اعتماد اثبات شده است که این گروه از داروها () ظرف مدت شش ماه از شروع درمان منجر به عادی شدن ضخامت دیواره LV می شود.
داروهای گروه (بیسوپرولول ، کارودیلول ، نبیوالول ، متوپرولول) نه تنها ضربان قلب را کاهش می دهند و عضله قلب را "شل می کنند" بلکه باعث کاهش و پیش بارگذاری قلب می شوند.
داروها یا نیترات ها توانایی اتساع کامل رگ های خونی (اثر گشاد کنندگی عروق) را دارند ، که همچنین باعث کاهش قابل توجه بار عضله قلب می شود.

در مورد بیماری قلبی همزمان و ایجاد CHF ، داروهای ادرار آور (اینداپامید ، هیپوتیازید ، غواص و غیره) نشان داده می شوند. هنگامی که آنها گرفته می شوند ، حجم خون در گردش خون (BCC) کاهش می یابد ، در نتیجه آن میزان اضافه بار قلب کاهش می یابد.
هر درمانی ، اعم از مصرف یکی از داروها (برای فشار خون بالا - مونوتراپی) ، یا چندین مورد (برای ایسکمی ، تصلب شرایین ، CHF - درمان پیچیده) ، فقط توسط پزشک تجویز می شود. خوددرمانی ، مانند تشخیص خود ، می تواند صدمات جبران ناپذیری به سلامتی وارد کند.
صحبت از درمان LVH برای همیشه ، باید توجه داشت که فرآیندهای پاتولوژیک در عضله قلب فقط در صورت تجویز به موقع درمان ، در مراحل اولیه بیماری و داروها به طور مداوم و در بعضی موارد - مادام العمر مصرف می شوند.
چرا LVH خطرناک است؟
 در مواردی که هیپرتروفی جزئی LV در مراحل اولیه تشخیص داده شود و بیماری زمینه ای قابل درمان باشد ، درمان کامل هایپرتروفی هر شانس موفقیت را دارد. اما ، در صورت بیماری شدید قلبی (حملات گسترده قلبی ، قلبی گسترده ، نقایص قلبی) عوارض ممکن است ایجاد شود... این بیماران ممکن است دچار حملات قلبی و مغزی شوند. هایپرتروفی طولانی مدت منجر به CHF شدید ، همراه با ادم در سراسر بدن تا آناسارکا ، با عدم تحمل کامل به استرس معمولی خانگی می شود. بیماران با CHF شدید به دلیل تنگی نفس شدید نمی توانند در خانه به طور عادی حرکت کنند ، نمی توانند بند کفش خود را ببندند و یا غذا درست کنند. در مراحل بعدی CHF ، بیمار قادر به خارج شدن از خانه نیست.
در مواردی که هیپرتروفی جزئی LV در مراحل اولیه تشخیص داده شود و بیماری زمینه ای قابل درمان باشد ، درمان کامل هایپرتروفی هر شانس موفقیت را دارد. اما ، در صورت بیماری شدید قلبی (حملات گسترده قلبی ، قلبی گسترده ، نقایص قلبی) عوارض ممکن است ایجاد شود... این بیماران ممکن است دچار حملات قلبی و مغزی شوند. هایپرتروفی طولانی مدت منجر به CHF شدید ، همراه با ادم در سراسر بدن تا آناسارکا ، با عدم تحمل کامل به استرس معمولی خانگی می شود. بیماران با CHF شدید به دلیل تنگی نفس شدید نمی توانند در خانه به طور عادی حرکت کنند ، نمی توانند بند کفش خود را ببندند و یا غذا درست کنند. در مراحل بعدی CHF ، بیمار قادر به خارج شدن از خانه نیست.
پیشگیری از عوارض جانبی نظارت منظم پزشکی با سونوگرافی قلب هر شش ماه و همچنین داروی مداوم است.
پیش بینی
پیش آگهی LVH توسط بیماری منجر به آن تعیین می شود. بنابراین ، با فشار خون شریانی ، با موفقیت با کمک داروهای ضد فشار خون اصلاح می شود ، پیش آگهی مطلوب است ، CHF به آرامی توسعه می یابد و فرد برای دهه ها زندگی می کند ، کیفیت زندگی او آسیب نمی بیند. در افراد گروه سنی بالاتر با ایسکمی میوکارد و همچنین با حملات قلبی قبلی ، هیچ کس نمی تواند پیشرفت CHF را پیش بینی کند. می تواند به آرامی و به سرعت کافی پیشرفت کند و منجر به ناتوانی و ناتوانی بیمار شود.
ویدئو: هایپرتروفی بطن چپ ، برنامه "درباره مهمترین چیز"
ویدئو: هیپرتروفی قلب ، برنامه "زندگی سالم!"
مدت، اصطلاح "اضافه بار" دلالت بر تغییرات ECG پویا دارد که در شرایط حاد بالینی آشکار می شود و پس از عادی شدن وضعیت بیمار ناپدید می شود. تغییرات ECG ، به عنوان یک قاعده ، مربوط به بخشهای ST و موج T است.
اضافه بار بطن چپ
علت اضافه بار بطن چپ می تواند: دویدن در مسافت طولانی ، تمرین شدید در ورزشکاران ، فشار بیش از حد جسمی ، بحران فشار خون ، حمله آسم قلبی ... در این موارد ، نوار قلب در بیشتر موارد مشاهده می شود:
- در قفسه سینه سمت چپ منجر به V5 ، V6 می شود - کاهش در بخش ST و یک موج صاف یا منفی T ؛
- در منجر I ، aVL ، بیش از حد بطن چپ می تواند خود را با یک محور الکتریکی افقی قلب نشان دهد.
- در منجر III ، aVF ، اضافه بار بطن چپ می تواند با محور الکتریکی عمودی قلب رخ دهد.
اضافه بار بطن راست
علت اضافه بار بطن راست می تواند: ذات الریه ، حمله آسم برونش ، با بیماری آسم ، نارسایی حاد ریوی ، ادم ریوی ، فشار خون حاد ریوی باشد ... در این موارد ، نوار قلب در بیشتر موارد مشاهده می شود:
- در قفسه سینه سمت راست منجر به V1 ، V2 می شود - کاهش در بخش ST و موج T صاف یا منفی ؛
- بعضی اوقات این تغییرات ECG در لیدهای II ، III ، aVF تعیین می شود.
اضافه بار بطن سیستولیک و دیاستولیک
اضافه بار سیستولیک(اضافه بار مقاومت) بطن ها هنگامی اتفاق می افتد که مانعی بر سر راه خروج خون از بطن ها وجود داشته باشد که مانع جریان خون شود (باریک شدن دهانه خروجی از بطن ؛ افزایش فشار در گردش خون ریوی یا سیستمیک). در چنین مواردی ، بطن منقبض می شود ، و بر مقاومت خارجی در سیستول غلبه می کند ، در حالی که هیپرتروفی آن ایجاد می شود (اتساع بطنی ضعیف بیان می شود).
اضافه بار دیاستولیک(حجم زیاد) بطن در نتیجه سرریز شدن آن با خون اتفاق می افتد ، در حالی که با افزایش مقدار باقیمانده خون در آن ، یک دیواره بیش از حد بطن با خون در دیاستول وجود دارد. اضافه بار دیاستولیک به دلیل نارسایی دریچه یا افزایش جریان خون ایجاد می شود و در نتیجه باعث افزایش پر شدن دیاستولیک و طول فیبر عضلانی می شود و منجر به افزایش انقباضات بطنی می شود. با اضافه بار دیاستولیک ، اتساع بطنی عمدتا اتفاق می افتد (هیپرتروفی ضعیف است).
اضافه بار سیستولیک بطن چپ
دلایل شایع اضافه بار سیستولیک بطن چپ:
- تنگی آئورت ؛
- بیماری هیپرتونیک ؛
- فشار خون بالا و علائم
- انقباض آئورت.
علائم ECG از اضافه بار سیستولیک بطن چپ:
- q V5 ، V6< 2 mm;
- بالا R V5 ، V6\u003e R V4 با عمیق S V1 ، V2 ؛
- بخش ST V5 ، V6 در زیر ایزولین واقع شده است ، موج T V5 ، V6 منفی است (تغییرات مشابه در بخش ST و موج T معمولاً در مسیرهای I ، aVL مشاهده می شود) ؛
- زمان فعال شدن بطن چپ در لیدهای V5، V6 افزایش یافته و از 0.04 ثانیه بیشتر است.
اضافه بار سیستولیک بطن راست
دلایل شایع اضافه بار سیستولیک بطن راست:- تنگی شریان ریوی ؛
- فشار خون ریوی؛
- قلب ریوی
- تنگی میترال
علائم ECG از اضافه بار سیستولیک بطن راست:
- بالا R V1 ، V2 (R V1 ≥ S V1) ، اغلب یک موج دیر رس زیاد در سرب aVR وجود دارد.
- بخش ST V1 ، V2 در زیر ایزولین واقع شده است ، موج T منفی است (تغییرات مشابه در بخش ST و موج T اغلب در مسیرهای II ، III ، aVF مشاهده می شود) ؛
- انحراف از محور الکتریکی قلب به سمت راست ؛
- زمان فعال شدن بطن چپ در مسیرهای V1، V2 افزایش یافته و از 0.03 ثانیه بیشتر است.
اضافه بار دیاستولی بطن چپ
دلایل شایع اضافه بار دیاستولیک بطن چپ:- نارسایی دریچه آئورت ؛
- نارسایی دریچه میترال شدید ؛
- نقص تیغه بین بطنی.
علائم ECG از اضافه بار دیاستولی بطن چپ:
- q V5 ، V6\u003e 2 میلی متر ، اما کمتر از یک چهارم موج R V5 ، V6 و کمتر از 0.03 ثانیه ؛
- بالا R V5 ، V6\u003e R V4 با عمیق S V1 ، V2 ؛
- بخش ST V5، V6 در ایزولین یا کمی بالاتر قرار دارد ، موج T V5 ، V6 مثبت است (اغلب بالا و نوک تیز).
اضافه بار دیاستولی بطن راست
دلایل شایع اضافه بار دیاستولی بطن راست:- نارسایی دریچه سه تایی شدید ؛
- نقص دیواره بین دهلیزی.
نشانه ای از اضافه بار دیاستولی بطن راست در نوار قلب ، ظهور در V1 ، V2 یک بلوک شاخه بسته نرم افزاری کامل یا ناقص است:
- نوار قلب مانند rsR "یا rSR" به نظر می رسد.
- محور الکتریکی قلب معمولاً به سمت راست منحرف می شود.
توجه! اطلاعات ارائه شده توسط سایت سایت اینترنتی فقط برای مرجع است اداره سایت در قبال عواقب منفی احتمالی در صورت مصرف هرگونه دارو یا روش بدون نسخه پزشک مسئولیتی ندارد!
بطن چپ قلب (LV) نقش اساسی در سازماندهی جریان خون دارد. از اینجا است که یک حلقه بزرگ گردش خون شروع می شود. خون اشباع شده از اکسیژن و مواد مغذی از آن به آئورت ریخته می شود - شاهراه شریانی قدرتمندی که کل بدن را تغذیه می کند.
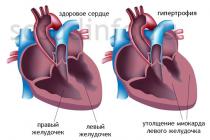
اگر به هر دلیلی بار عضله قلب دائماً افزایش یابد ، ممکن است هیپرتروفی بطن چپ (کاردیومیوپاتی) ایجاد شود. آسیب شناسی در ضخیم شدن و فشردگی دیواره های LV بیان می شود.
شروع هایپرتروفی
دیواره های اتاق های بطنی از سه لایه تشکیل شده است:
- آندوکاردیوم غشای داخلی با سطح صاف است که جریان خون را تسهیل می کند.
- میوکارد بافت عضلانی ، قوی ترین قسمت دیواره است.
- اپی کاردیوم لایه بیرونی است که از عضله محافظت می کند.
از آنجا که مسئولیت اصلی پمپاژ خون به عهده LV است ، طبیعت برای آن حاشیه ایمنی خاصی را فراهم کرده است. محفظه سمت چپ بزرگتر از اتاق راست است (اندازه LV یک سوم کل حجم حفره های قلب است) ، بافت عضلانی آن به طور محسوسی از قدرت بیشتری برخوردار است. ضخامت متوسط \u200b\u200bمیوکارد در قسمتهای مختلف LV از 9 تا 14 میلی متر است.
.jpg)
اگر عضلات محفظه تحت فشار روانی (افزایش فشار یا حجم قابل توجه خون) قرار بگیرند ، اندام مجبور می شود خود را با این شرایط وفق دهد. پاسخ LV جبرانی تکثیر کاردیومیوسیت ها (سلول های عضلانی قلب) است. دیواره های LV ضخیم می شوند و به تدریج قابلیت ارتجاعی خود را از دست می دهند.
خطر هیپرتروفی بطن چپ در تغییر روند طبیعی انقباض عضله. این منجر به خونرسانی کافی به اندام های داخلی نمی شود. تهدید بیماری ایسکمیک قلب ، سکته مغزی ، سکته قلبی در حال افزایش است.
انواع هیپرتروفی
تکثیر کاردیومیوسیت ها می تواند به کل اتاق گسترش یابد و در مکان های مختلف محلی شود. این عمدتا تیغه بین بطنی ، انتقال دهلیز به LV ، دهانه آئورت است. بسته به مکانهایی که لایه عضله فشرده شده است ، انواع مختلفی از ناهنجاری ها از هم جدا می شوند:
هیپرتروفی میوکارد بطن چپ متحدالمرکز
دلیل اصلی فشار بیش از حد اتاق است. با فشار خون بالا یا تنگی دریچه آئورت ، میوکارد به طور مساوی ضخیم می شود ، گاهی اوقات باعث کاهش حفره LV می شود. لایه عضلانی بطن به تدریج رشد می کند تا بتواند کل حجم خون را به دهانه باریک شریان اصلی و با فشار خون بالا - به عروق فشرده شده توسط اسپاسم فشار دهد.
هیپرتروفی بطن چپ غیر عادی
در اینجا ، بیش از حد اتاق بطنی با مقدار خون نقش اصلی را بازی می کند. در نتیجه نارسایی دریچه های قلب ، میزان بیرون زدگی به دهانه آئورت کاهش می یابد. محفظه با خون پر می شود ، دیواره ها را کش می دهد ، که باعث افزایش جرم کل LV می شود.
کاردیومیوپاتی انسدادی
انسداد برآمدگی دیواره ای است که از قبل بزرگ شده و به داخل لومن محفظه برداشته شده است. بطن اغلب مانند ساعت شنی به دو قسمت تقسیم می شود. اگر میوکارد نیز در ناحیه پرتاب خون به آئورت بزرگ شود ، یکنواختی جریان خون سیستمیک حتی بیشتر مختل می شود.
شدت آسیب شناسی با توجه به ضخامت بافت بیش از حد رشد شده تعیین می شود:
- هایپرتروفی شدید LV - بیش از 25 میلی متر.
- متوسط \u200b\u200b- از 21 میلی متر تا 25 میلی متر.
- متوسط \u200b\u200b- از 11 تا 21 میلی متر.
هیپرتروفی متوسط \u200b\u200bبطن چپ تهدید کننده زندگی نیست. این بیماری در ورزشکاران و افراد دارای کار جسمی که بارهای زیادی را تجربه می کنند مشاهده می شود.
عوامل شروع بیماری
بار بیش از حد LV به دلیل بیماری مادرزادی یا اکتسابی قلب است.
ناهنجاری های ارثی عبارتند از:

- نقص ژنتیکی... آنها در نتیجه جهش یکی از ژن های مسئول سنتز پروتئین های قلب بوجود می آیند. در کل ، حدود 70 تغییر مداوم در این ژن ها مشاهده شد که باعث تکثیر میوکارد LV می شود.
- ناهنجاری های مادرزادی: کاهش قطر آئورت (انقباض) ، نقص در سپتوم بین بطنی ، عفونت یا عدم وجود شریان ریوی. با نقایص ارثی عضله قلب است که هیپرتروفی بطن چپ در کودکان همراه است. در اینجا نوع اصلی درمان جراحی است.
- باریک مادرزادی دریچه آئورت (خروجی LV که خون از طریق آن به داخل رگ خارج می شود). به طور معمول ، مساحت شیر \u200b\u200b3-4 متر مربع است. سانتی متر ، با تنگی ، به 1 متر مربع باریک می شود. سانتی متر.
- نارسایی میترال... نقص در برگچه های دریچه باعث برگشت خون به دهلیز می شود. هر بار در مرحله آرامش ، بطن با خون پر می شود (بیش از حد حجم).
هیپرتروفی میوکارد بطن چپ اکتسابی می تواند تحت تأثیر برخی بیماری ها و عوامل ایجاد شود:
- فشار خون شریانی. در بین آسیب شناسی هایی که باعث تراکم میوکارد می شوند ، رتبه اول را دارد (90٪ موارد). بافت عضلانی به این دلیل رشد می کند که عضو به طور مداوم تحت فشار بیش از حد کار می کند.
- تصلب شرایین آئورت. پلاک های کلسترول بر روی دیواره های آئورت و دریچه آن رسوب می کنند که بعداً کلسیفیه می شوند. دیواره های شریان اصلی خاصیت ارتجاعی خود را از دست می دهند ، این امر باعث اختلال در جریان آزاد خون می شود. بافت عضلانی LV ، با افزایش تنش ، شروع به افزایش حجم می کند.
- بیماری کرونر قلب؛
- دیابت؛
- پرخوری ، وزن زیاد ، چاقی ؛
- استرس طولانی مدت ؛
- اعتیاد به الکل ، سیگار کشیدن
- آدینامیا؛
- بی خوابی ، بی ثباتی عاطفی ؛
- کار بدنی سخت
همه این دلایل هایپرتروفی بطن چپ باعث کار قلب بیشتر می شود. دلیل این امر ضخیم شدن میوکارد است..
علائم بیماری
آسیب شناسی قلب برای مدت طولانی خود را نشان نمی دهد. اما با گذشت زمان ، افزایش توده عضلانی شروع به تأثیر بر جریان خون سیستمیک می کند. اولین علائم بیماری ضعف ظاهر می شود. آنها معمولاً با فعالیت بدنی زیادی همراه هستند. با پیشرفت بیماری ، تظاهرات بیمار و در حالت استراحت را آشفته می کند.
علائم هایپرتروفی بطن چپ:

- تنگی نفس ، نارسایی قلبی ، تنگی نفس.
- سرگیجه ، غش کردن.
- درد آنژین (فشار فشرده کننده) در قفسه سینه.
- فشار خون پایین می آید.
- فشار خون بالا ، ضعیف قابل تحمل اقدامات درمانی.
- غروب اندام و صورت.
- حملات خفگی ، سرفه های نامعقول هنگام دراز کشیدن.
- کبودی ناخن ها ، مثلث بینی - بینی.
- خواب آلودگی ، سردردهایی با ماهیت نامشخص ، ضعف.
با مشاهده چنین علائمی در خود ، باید سریع به متخصص قلب و عروق بشتابید.
تشخیص هایپرتروفی LV
در اولین ملاقات ، پزشک آنامنیز (شکایت بیمار ، اطلاعات در مورد بیماری های خانواده) را جمع آوری می کند. اگر خانواده مبتلا به بیماری های غدد درون ریز ، فشار خون بالا ، نقص قلب باشد ، در این صورت هیپرتروفی دیواره های بطن چپ بیش از حد ممکن است.
برای روشن شدن تشخیص ، روش های زیر تجویز می شود:
- اشعه ایکس قفسه سینه. رادیوگرافی سایه های بزرگ شده قلب و سایه های آئورت را نشان می دهد.
- الکتروکاردیوگرام؛
- نظارت روزانه ECG ؛
- اکوکاردیوگرافی؛
- اکوکاردیوگرافی استرس (انجام سونوگرافی قلب قبل و بعد از ورزش) ؛
- آزمایش داپلر (بررسی جریان خون قلب نیز با استفاده از ورزش) ؛
- آزمایش خون آزمایشگاهی
- آزمایش خون برای هورمون ها.
- آنالیز ادرار.
با شناسایی درجه بیماری ، پزشک آنژیوگرافی کرونر را تجویز می کند (معاینه اشعه ایکس با ورود مایع حاجب به جریان خون قلب). این تعیین می کند که لومن عروق کرونر چقدر آزاد است.
برای تجسم دقیق آسیب شناسی های داخل قلب ، MRI قلب انجام می شود.
اشکال درمان
درمان هیپرتروفی بطن چپ غیر عادی ، انسدادی و متحدالمرکز دشوار است. اما فناوری های نوین پزشکی می توانند وضعیت بیمار را به طور قابل توجهی تثبیت کنند. تاکتیک های درمانی اکثراً پیچیده هستند.
دارودرمانی

برای بازگرداندن ریتم طبیعی عضله قلب ، بتا بلاکرها تجویز می شوند (پروپرانولول ، آناپریلین ، متاپروپل ، آتنولول).
مسدود كننده هاي كانال كلسيم (وراپاميل ، پروكارديا) خون رساني به قلب و سيستم هاي مركزي بدن را اصلاح مي كنند ، تاثير اتساع عروقي دارند.
مهار کننده های ACE - Kapoten ، Zestril ، Enalapril. فشار خون را کاهش دهید.
داروهای ضد انعقاد خون (وارفارین ، مشتقات Indandion) از لخته شدن خون در بطن جلوگیری می کنند.
سارتان ها (لوریستا ، والسارتان) داروهای خط اول برای درمان فشار خون و پیشگیری از سکته های مغزی هستند.
اگر هیپرتروفی میوکارد LV تلفظ شود ، از داروهای ادرار آور (ایندال ، نویدرکس) در ترکیب با عوامل فوق استفاده می شود.
عمل جراحی
اگر دارو درمانی بی نتیجه باشد ، از روش های جراحی استفاده می شود. مداخلات جراحی زیر نشان داده شده است:
- عمل مورو - برداشتن قطعی میوکارد در ناحیه تیغه بین بطنی.
- تعویض دریچه میترال ؛
- تعویض یا پیوند دریچه آئورت ؛
- Commissurotomy - جداسازی چسبندگی ها در دهان شریان اصلی ، که در نتیجه تنگی (باریک شدن) ذوب شده است.
- استنت گذاری عروق کرونر (قرار دادن کاشت اکسپاندر در لومن سرخرگ).
در مواردی که درمان هایپرتروفی بطن چپ نتایج مورد انتظار را به همراه ندارد ، دستگاه قلب و عروق - دفیبریلاتور یا ضربان ساز قلب وارد می شود. دستگاه ها برای بازگرداندن ریتم صحیح قلب طراحی شده اند.
علوم قومی
در صورت تایید توسط متخصص قلب ، می توانید از روش های زیر استفاده کنید:

- تزریق گلهای گل ذرت ، سوسن دره ، زالزالک ؛
- تزریق Hypericum با عسل ؛
- مخلوطی از سیر و عسل در قسمتهای مساوی ؛
- جوشانده مخلوط رزماری وحشی ، گیاه مادری و مگس های خشک سر ؛
- آب گوشت جعفری در شراب قرمز.
استفاده طولانی مدت از شیر پخته شده با مربای توت فرنگی ، قره قاط رنده شده با شکر ، میوه های خشک ، کشمش ، زردآلو خشک اثر خوبی می دهد.
سرانجام
هیپرتروفی LV به طور فزاینده ای در افراد زیر 35 سال دیده می شود. به امید توانایی های جبرانی ارگانیسم جوان ، بیماران از مراجعه به کلینیک خودداری می کنند.
اما آسیب های قلبی بسیار خطرناک هستند زیرا بدون درمان و کنترل پزشکی ، به طور مداوم در حال پیشرفت هستند.
توسعه معکوس کاردیومیوپاتی فقط در 5-10 of بیماران مشاهده می شود. بقیه در معرض خطر زیادی هستند. فقط درمان مداوم و اجرای توصیه های متخصص قلب به فرد امکان می دهد ریتم معمول زندگی را تغییر ندهد.
بطن چپ محفظه ای از قلب است که حفره ای است که از طریق دریچه میترال خون شریانی را از دهلیز چپ دریافت کرده و از طریق دریچه آئورت آن را به آئورت هل می دهد تا حرکت بیشتر خون از طریق عروق بدن انجام شود. ضخامت دیواره عضله بطن چپ در راس حدود 14 میلی متر است ، در تیغه بین بطن راست و چپ - 4 میلی متر ، در مناطق جانبی و خلفی - 11 میلی متر. عملکرد سلول های عضلانی بطنی این است که در مرحله دیاستول شل شوند و خون بگیرند و سپس در مرحله سیستول منقبض شده و خون را به آئورت خارج می کنند و هرچه خون بیشتری به بطن وارد شود و دیواره های آن بیشتر کشیده شود ، انقباض عضله قوی تر می شود.
اگر خون بیشتری به بطن وارد شود یا دیواره های آن در هنگام فشار دادن خون به آئورت باید مقاومت بیشتری از حد معمول از بین ببرند ، در این صورت به ترتیب بیش از حد بطن با حجم یا فشار ایجاد می شود. در این حالت ، به تدریج یک واکنش جبرانی (انطباقی) میوکارد بطنی به دلیل اضافه بار اتفاق می افتد ، که با ضخیم شدن و طولانی شدن سلولهای عضلانی ، افزایش تعداد ساختارهای داخل سلول در آنها و افزایش جرم کل میوکارد آشکار می شود. این فرآیند نامیده می شود هیپرتروفی میوکارد... در نتیجه افزایش توده میوکارد ، میزان اکسیژن مورد نیاز آن افزایش می یابد ، اما با شریان های کرونر موجود که منجر به گرسنگی اکسیژن سلولهای عضلانی (هیپوکسی) می شود ، ارضا نمی شود.
هیپرتروفی میوکارد بطن چپ به شرح زیر طبقه بندی می شود:
1. متحدالمرکز و خارج از مرکز.
هیپرتروفی متحدالمرکز زمانی ایجاد می شود که بطن تحت فشار زیاد باشد ، به عنوان مثال ، با تنگی آئورت یا فشار خون شریانی ، و با ضخیم شدن یکنواخت دیواره آن با کاهش احتمالی حفره بطن مشخص می شود. توده عضلانی بطن برای فشار دادن خون به دریچه تنگ یا عروق اسپاسم در فشار خون بالا جمع می شود.
قلب در مقطع. کاهش حفره بطن چپ.
نوع هیپرتروفی غیر عادی با اضافه بار حجم ، به عنوان مثال ، با نارسایی دریچه های میترال ، آئورت و همچنین با چاقی تغذیه ای - تغذیه ای (منتقله از مواد غذایی) ایجاد می شود و با گسترش حفره بطن با ضخیم شدن دیواره ها یا حفظ ضخامت طبیعی آنها مشخص می شود ، با این نوع توده بطن چپ افزایش می یابد ... بطن چپ آنقدر ضخیم نمی شود که پر از خون شود و مانند یک توپ پر از آب متورم شود.
درک چنین تقسیم بندی برای پزشک و بیمار مهم است ، زیرا در نوع اول ، ممکن است میزان خروجی قلب بدون تغییر باقی بماند و در نوع دوم کاهش یابد ، یعنی در نوع دوم ، قلب به خوبی با اخراج خون به آئورت کنار نمی آید.
2. با انسداد مجرای خروجی ، بدون انسداد و انواع نامتقارن.
انسداد مجرای خروجی به معنای ضخیم شدن دیواره عضله و برجستگی آن در لومن بطن است ، همراه با باریک شدن حفره بطن در خروجی آئورت ، که منجر به تنگی زیر آئورت و تشدید بیشتر جریان خون سیستمیک می شود. در این حالت می توان حفره بطن را مانند ساعت شنی به دو قسمت تقسیم کرد. انسداد با هایپرتروفی متحدالمرکز و منتشر یکنواخت ایجاد نمی شود. هایپرتروفی نامتقارن با ضخیم شدن تیغه بین بطنی مشخص می شود و می تواند با انسداد یا بدون انسداد باشد.
3. با درجه ضخیم شدن دیواره عضله - تا 21 میلی متر ، از 21 تا 25 میلی متر ، بیش از 25 میلی متر.

در شکل ضخیم شدن عضله قلب در مقایسه با میوکارد طبیعی نشان داده شده است.
خطر هیپرتروفی این است که فرایندهای شل شدن و انقباض میوکارد مختل شود ، و این منجر به اختلال در جریان خون داخل قلب و در نتیجه ، نقض جریان خون به سایر اندام ها و سیستم ها می شود. احتمال ابتلا به بیماری کرونر قلب ، سکته قلبی حاد ، سکته مغزی و نارسایی مزمن قلب نیز افزایش می یابد.
علل هیپرتروفی بطن چپ
فشار زیاد و حجم آن می تواند منجر به ضخیم شدن و کشیدگی دیواره های بطن شود ، درصورتی که عضله قلب هنگام خارج شدن به آئورت نیاز به غلبه بر مانع جریان خون داشته باشد و یا حجم بسیار بیشتری از خون را از حد طبیعی خارج کند. اضافه بار ممکن است توسط بیماری ها و شرایطی مانند موارد زیر ایجاد شود:
- فشار خون شریانی (از 90٪ موارد هیپرتروفی با فشار خون بالا برای مدت طولانی همراه است ، زیرا وازواسپاسم ثابت و افزایش مقاومت عروقی ایجاد می شود)
- نقایص قلبی مادرزادی و اکتسابی - تنگی آئورت ، نارسایی دریچه های آئورت و میترال ، انقباض (باریک شدن ناحیه) آئورت
- تصلب شرایین آئورت و رسوب نمک های کلسیم در برگچه های دریچه آئورت و دیواره آئورت
- بیماریهای غدد درون ریز - بیماریهای غده تیروئید (پرکاری تیروئید) ، غدد فوق کلیوی (فئوکروموسیتوما) ، دیابت شیرین
- چاقی منشا food غذایی یا به دلیل اختلالات هورمونی
- مصرف مکرر (روزانه) الکل ، استعمال دخانیات
- درگیر كردن در ورزشهای حرفه ای - ورزشكاران دچار هیپرتروفی میوكارد بعنوان پاسخی به فشارهای مداوم بر روی عضلات اسكلتی و عضلات قلب می شوند. اگر جریان خون در آئورت و اختلال در گردش سیستمیک ایجاد نشود ، هیپرتروفی در این گروه از افراد خطرناک نیست.
عوامل خطر برای ایجاد هیپرتروفی عبارتند از:
وراثت پیچیده برای بیماری های قلبی
- چاقی
- جنسیت (معمولاً مرد)
- سن (بالای 50 سال)
- افزایش مصرف نمک خوراکی
- اختلالات متابولیسم کلسترول
علائم هایپرتروفی بطن چپ
تصویر بالینی هیپرتروفی میوکارد بطن چپ با فقدان علائم کاملاً مشخص مشخص می شود و شامل تظاهرات بیماری زمینه ای منجر به آن و تظاهرات نارسایی قلبی ، اختلالات ریتم ، ایسکمی میوکارد و سایر عواقب هیپرتروفی است. در بیشتر موارد ، دوره جبران و عدم وجود علائم می تواند سالها ادامه داشته باشد تا زمانی که بیمار سونوگرافی برنامه ریزی شده قلب انجام دهد یا متوجه شکایت از قلب نشود.
در صورت مشاهده علائم زیر می توان به هایپرتروفی مشکوک شد:
افزایش طولانی مدت فشار خون ، برای سالهای طولانی ، به خصوص قابل تحمل در اصلاح دارو و فشار خون بالا (بیش از 110/110 میلی متر جیوه)
- ظهور ضعف عمومی ، افزایش خستگی ، تنگی نفس هنگام انجام بارهایی که قبلاً به خوبی تحمل شده بودند
- احساس وقفه در کار قلب یا اختلالات آشکار ریتم ، اغلب فیبریلاسیون دهلیزی ، تاکی کاردی بطنی وجود دارد
- ادم در پاها ، دستها ، صورت که اغلب در اواخر روز اتفاق می افتد و صبح می گذرد
- قسمت های آسم قلبی ، خفگی و سرفه خشک هنگام خوابیدن ، بیشتر اوقات شب
- سیانوز (تغییر رنگ آبی) نوک انگشتان ، بینی ، لب ها
- حملات در قلب یا پشت جناغ با فشار یا استراحت (آنژین سینه)
- سرگیجه مکرر یا از دست دادن هوشیاری
در کوچکترین وخیم شدن سلامتی و بروز شکایات قلبی ، لازم است برای تشخیص و درمان بیشتر با پزشک مشورت کنید.
تشخیص بیماری
هیپرتروفی میوکارد را می توان با معاینه و س questionال از بیمار فرض کرد ، خصوصاً اگر نشانه ای از نقص قلب ، فشار خون شریانی یا آسیب شناسی غدد درون ریز در آنامز وجود داشته باشد. برای تشخیص کاملتر ، پزشک روشهای معاینه لازم را تجویز می کند. این شامل:
روش های آزمایشگاهی - آزمایش خون عمومی و بیوشیمیایی ، آزمایش خون برای هورمون ها ، آزمایش ادرار.
- اشعه ایکس اندام های قفسه سینه - افزایش قابل توجه سایه قلب ، افزایش سایه آئورت با نارسایی دریچه آئورت ، پیکربندی آئورت قلب با تنگی آئورت - با تأکید بر کمر قلب ، جابجایی قوس بطن چپ به سمت چپ را می توان تعیین کرد.
- نوار قلب - در اکثر موارد ، الکتروکاردیوگرام افزایش دامنه موج R را در سمت چپ نشان می دهد ، و موج S در قفسه سینه سمت راست منجر می شود ، عمیق شدن موج Q در لیدهای سمت چپ ، جابجایی محور الکتریکی قلب (EOS) به سمت چپ ، جابجایی قطعه ST زیر ایزولین ، علائم انسداد ممکن است مشاهده شود شاخه بسته نرم افزاری سمت چپ
- اکو - KG (اکوکاردیوگرافی ، سونوگرافی قلب) به شما امکان می دهد قلب را به درستی تجسم کنید و ساختارهای داخلی آن را بر روی صفحه مشاهده کنید. با هیپرتروفی ، ضخیم شدن مناطق آپیکال ، سپتوم میوکارد ، دیواره های قدامی یا خلفی آن مشخص می شود. مناطقی از انقباض قلب کاهش می یابد (هیپوکینزی) ممکن است مشاهده شود. فشار در اتاق های قلب و عروق بزرگ اندازه گیری می شود ، گرادیان فشار بین بطن و آئورت ، کسری از برون ده قلب (به طور معمول 55-60)) ، حجم سکته و ابعاد حفره بطن (EDV ، CSR) محاسبه می شود. علاوه بر این ، نقص قلبی تجسم می شود ، در صورتی که علت هیپرتروفی باشد.
- آزمایش های استرس و استرس - اکو - KG - نوار قلب و سونوگرافی قلب پس از فعالیت بدنی (تست تردمیل ، ارگومتری دوچرخه) ثبت می شود. برای به دست آوردن اطلاعات در مورد استقامت عضله قلب و تحمل ورزش مورد نیاز است.
- پایش 24 ساعته ECG برای ثبت اختلالات احتمالی ریتم تجویز می شود ، اگر زودتر از آن در کاردیوگرام های استاندارد ثبت نشده باشد ، و بیمار از وقفه در کار قلب شکایت دارد.
- با توجه به نشانه ها ، روش های تحقیق تهاجمی می تواند تجویز شود ، به عنوان مثال ، آنژیوگرافی کرونر به منظور ارزیابی باز بودن عروق کرونر در صورت بیمار بودن بیماری عروق کرونر قلب.
- MRI قلب برای دقیق ترین تجسم از تشکیلات داخل قلب.
درمان هیپرتروفی بطن چپ
درمان هایپرتروفی در درجه اول برای درمان بیماری زمینه ای است که منجر به پیشرفت آن می شود. این شامل اصلاح فشار خون ، دارو و درمان جراحی نقص قلب ، درمان بیماری های غدد درون ریز ، مبارزه با چاقی ، اعتیاد به الکل است.
گروه های اصلی داروها با هدف جلوگیری از نقض بیشتر هندسه قلب به طور مستقیم انجام می شود:
مهارکننده های ACE (هارتیل (رامیپریل) ، فوزیکارد (فوزینوپریل) ، پرستاریوم (پریندوپریل) و غیره) دارای خواص محافظتی اورانوپروتئین هستند ، یعنی نه تنها از اندام های هدف تحت تأثیر فشار خون (مغز ، کلیه ها ، رگ های خونی) محافظت می کنند ، بلکه از بازسازی بیشتر نیز جلوگیری می کنند ( بازسازی) میوکارد.
- بتا بلاکرها (نبیلت (نبیوالول) ، آناپریلین (پروپرانولول) ، رکاردیوم (کارودیلول)) و غیره) ضربان قلب را کاهش می دهند ، تقاضای اکسیژن عضله را کاهش می دهند و هیپوکسی سلول را کاهش می دهند ، در نتیجه آن اسکلروز بیشتر و جایگزینی مناطق اسکلروزیس توسط عضله هیپرتروفی کاهش می یابد. همچنین با کاهش دفعات حملات درد قلب و تنگی نفس از پیشرفت آنژین سینه جلوگیری می کند.
- مسدود كننده هاي كانال هاي كلسيم (نورواسك (آملوديپين) ، وراپاميل ، ديلتيازم) ميزان كلسيم موجود در سلول هاي عضلاني قلب را كاهش داده و از تجمع ساختارهاي داخل سلولي جلوگيري كرده و منجر به هيپرتروفي مي شود. آنها همچنین ضربان قلب را کاهش می دهند و تقاضای اکسیژن قلب را کاهش می دهند.
- داروهای ترکیبی - پرستان (آملودیپین + پریندوپریل) ، نولیپرل (اینداپامید + پریندوپریل) و سایر داروها.
علاوه بر این داروها ، بسته به آسیب شناسی قلبی اساسی و همزمان ، موارد زیر را می توان تجویز کرد:
داروهای ضد آریتمی - کوردارون ، آمیودارون
- دیورتیک ها - فوروزماید ، لازیکس ، اینداپامید
- نیتراتها - نیترومینت ، نیترواسپری ، ایزوکت ، کاردیکت ، مونوشینک
- داروهای ضد انعقاد و ضد پلاکت - آسپرین ، کلوپیدوگرل ، پلاویکس ، کورانتیل
- گلیکوزیدهای قلبی - استروفانتین ، دیگوکسین
- آنتی اکسیدان ها - مکسیدول ، اکتووژین ، کوآنزیم Q10
- ویتامین ها و داروهایی که باعث بهبود تغذیه قلب می شوند - تیامین ، ریبوفلاوین ، اسید نیکوتینیک ، مگنروت ، پاننگین
درمان جراحی برای اصلاح نقایص قلبی ، کاشت ضربان ساز مصنوعی (ضربان ساز مصنوعی یا کاردیوورتر - دفیبریلاتور) همراه با پاروکسیسم مکرر تاکی کاردی بطنی استفاده می شود. اصلاح جراحی هایپرتروفی خود برای انسداد شدید دستگاه خروجی استفاده می شود و شامل انجام عمل Morrow است - برداشتن بخشی از عضله قلب هیپرتروفی در ناحیه سپتوم. در این حالت می توان همزمان روی دریچه های قلب آسیب دیده عمل کرد.
سبک زندگی هایپرتروفی بطنی چپ
سبک زندگی برای هایپرتروفی تفاوت زیادی با توصیه های اساسی برای سایر بیماری های قلبی ندارد. رعایت اصول سبک زندگی سالم ، از جمله حذف یا حداقل محدود کردن تعداد سیگارهای دودی ، ضروری است.
اجزای زیر از سبک زندگی را می توان تشخیص داد:
حالت شما باید بیشتر در هوای تازه قدم بزنید و یک رژیم مناسب برای کار و استراحت با خواب کافی برای مدت زمان بهبودی بدن ایجاد کنید.
رژیم غذایی. توصیه می شود ظروف را به صورت آب پز ، بخارپز یا پخته شده بپزید ، و تهیه غذاهای سرخ شده را محدود کنید. از محصولات مجاز گوشت کم چربی ، مرغ و ماهی ، لبنیات ، سبزیجات و میوه های تازه ، آب میوه ، ژله ، نوشیدنی های میوه ای ، نوشیدنی های میوه ای ، غلات ، چربی های گیاهی است. مصرف فراوان مایعات ، نمک خوراکی ، شیرینی جات ، نان تازه ، چربی های حیوانی محدود است. غذاهای الکلی ، ادویه دار ، چرب ، سرخ شده ، ادویه دار ، غذاهای دودی مستثنی هستند. غذا باید حداقل چهار بار در روز و در مقادیر کم مصرف شود.
فعالیت بدنی. فعالیت بدنی قابل توجه ، به ویژه با انسداد مشخص دستگاه خروج ، با یک کلاس عملکردی بالا از بیماری ایسکمیک قلب یا در مراحل آخر نارسایی قلب ، محدود است.
انطباق (پایبندی به درمان). برای جلوگیری از بروز عوارض احتمالی توصیه می شود به طور منظم داروهای تجویز شده را مصرف کرده و به موقع به پزشک مراجعه کنید.
توانایی کار با هایپرتروفی (برای گروه کار افراد) با توجه به بیماری زمینه ای و وجود / عدم وجود عوارض و بیماری های همزمان تعیین می شود. به عنوان مثال ، در صورت حمله شدید قلبی ، سکته مغزی ، نارسایی شدید قلب ، کمیسیون متخصص ممکن است در مورد وجود معلولیت مداوم (ناتوانی) تصمیم بگیرد ، با بدتر شدن دوره فشار خون ، معلولیت موقت مشاهده می شود ، در مرخصی استعلاجی ثبت می شود ، و با یک دوره پرفشاری خون و عدم وجود عوارض ، توانایی کار کاملاً حفظ می شود ...
عوارض هیپرتروفی بطن چپ
با هایپرتروفی شدید ، ممکن است عوارضی مانند نارسایی حاد قلب ، مرگ ناگهانی قلب و اختلالات ریتم کشنده (فیبریلاسیون بطنی) ایجاد شود. با پیشرفت هایپرتروفی ، به تدریج نارسایی قلبی قلبی و ایسکمی میوکارد ایجاد می شود ، که می تواند باعث انفارکتوس حاد میوکارد شود. اختلالات ریتم ، به عنوان مثال ، فیبریلاسیون دهلیزی ، می تواند منجر به عوارض ترومبوآمبولیک - سکته مغزی ، آمبولی ریوی شود.
پیش بینی
وجود هیپرتروفی میوکارد همراه با نقص یا فشار خون بالا ، به طور قابل توجهی خطر ابتلا به نارسایی گردش خون مزمن ، بیماری عروق کرونر و سکته قلبی را افزایش می دهد. طبق برخی مطالعات ، میزان زنده ماندن پنج ساله در بیماران مبتلا به فشار خون بالا بدون هیپرتروفی بیش از 90 درصد است ، در حالی که برای کسانی که هیپرتروفی دارند این میزان کاهش می یابد و کمتر از 81 درصد است. با این حال ، با استفاده منظم از داروها برای برگشت فشار خون ، خطر عوارض کاهش می یابد ، و پیش آگهی همچنان مطلوب است. در همان زمان ، به عنوان مثال ، با نقص قلب ، پیش آگهی با درجه اختلالات گردش خون ناشی از نقص تعیین می شود و به مرحله نارسایی قلبی بستگی دارد ، زیرا در مراحل بعدی آن پیش آگهی ضعیف است.
پزشک درمانی Sazykina O.Yu.
در روند ارزیابی الکتروکاردیوگرام یا در حین سونوگرافی قلب ، غالباً هیپرتروفی بطن چپ تشخیص داده می شود. این وضعیتی است که با افزایش حجم فیبرهای عضلانی مشخص می شود. هیپرتروفی جدا شده در غیاب نارسایی قلبی برای سلامتی انسان خطرناک نیست.
اصل مسئله
هایپرتروفی بطن چپ غالباً نتیجه بارگیری بیش از حد یا سو عملکرد دستگاه دریچه است. این ویژگی اصلی تشخیص کاردیومیوپاتی هیپرتروفیک است. بطن چپ قلب یک حفره ، تشکیل عضله است که قادر به انقباض و فشار خون است. این محفظه دایره بزرگی از گردش خون را آغاز می کند.
هیپرتروفی انواع مختلفی دارد: خارج از مرکز ، متحدالمرکز و انسداد یافته. هر فرم ویژگی های خاص خود را دارد. هیپرتروفی بطن چپ غیر عادی غالباً به دلیل نارسایی دریچه واقع شده بین قلب چپ ایجاد می شود. توسعه آن بر اساس حجم بیش از حد طبیعی خون در این قسمت از قلب است.
وزن بطن چپ افزایش یافته و کشیده می شود. چنین تغییراتی بر انقباضات قلب تأثیر منفی می گذارد. بار زیاد منجر به کاهش برون ده قلب می شود. شکل متحدالمرکز LVH در این است که خون به عقب پرتاب می شود و میوکارد برای فشار دادن آن به لومن آئورت به نیروی بیشتری نیاز دارد. این امر با ضخیم شدن دیواره های اتاق قلب همراه است. گاهی اوقات در حفره بطن کاهش می یابد.
عوامل اصلی اصلی
علل هیپرتروفی میوکارد متفاوت است. اضافه بار قلب ، سنگ بنای توسعه این آسیب شناسی است. تحت شرایط زیر امکان پذیر است:
- فشار خون؛
- تنگی دریچه آئورت و میترال ؛
- نارسایی دریچه آئورت یا میترال ؛
- باریک قطعه ای مادرزادی آئورت (کوارکتاسیون) ؛
- رسوب نمک روی دریچه ها ؛
- وجود ضایعات آترواسکلروتیک آئورت ؛
- پرکاری تیروئید (تیروتوکسیکوز)
- فئوکروموسیتوما (تومور غده فوق کلیه) ؛
- دیابت شیرین
- کاردیومیوپاتی ؛
- چاقی
- اعتیاد به الکل
عوامل خطر زیر برای اضافه بار بطن چپ مشخص می شود:
- کار سخت جسمی
- افزایش حجم خون در گردش در برابر چاقی ؛
- سیگار کشیدن؛
- فشار؛
- بیماری های عفونی (اندوکاردیت) ؛
- دیس لیپیدمی (نقض طیف لیپیدی خون) ؛
- ورزش کردن
افزایش LV اغلب در ورزشکاران حرفه ای (وزنه بردار ، دونده) و همچنین در افرادی که کار سخت (لودر) انجام می دهند دیده می شود.
ضخیم شدن دیواره محفظه های قلب ممکن است زمینه ارثی داشته باشد. گروه خطر مردان را پس از 50 سال شامل می شود. وضعیت عضله قلب تا حد زیادی به سبک زندگی بستگی دارد. تغذیه از اهمیت زیادی برخوردار است. چربی اضافی ، کربوهیدرات های ساده و نمک می تواند منجر به افزایش LV شود.
علائم بالینی
علائم هایپرتروفی بطن چپ برای مدت طولانی وجود ندارد. علائم تنها در مواردی ظاهر می شوند که فرد نتواند تغییرات ناشی از گردش خون را جبران کند. هیپرتروفی متحدالمرکز میوکارد بطن چپ ممکن است با علائم زیر ظاهر شود:
- سرگیجه
- درد در قلب
- تنگی نفس؛
- ادم اندام تحتانی ؛
- اختلال خواب؛
- کاهش ظرفیت کار
- ضعف؛
- احساس فرو رفتن قلب ؛
- غش کردن
- ناتوانی فشار خون ؛
- یک اختلال ریتم قلب ، مانند فیبریلاسیون دهلیزی یا اکستراستایستول.

بیشتر این بیماران مانند آنژین پکتوریس در منطقه قلب درد دارند. افزایش فشار خون معمول است. تنگی نفس یکی از تظاهرات معمول هیپرتروفی میوکارد است. در مراحل اولیه ، او در کار آشفته است ، و سپس در حالت استراحت ظاهر می شود. در موارد شدید ، آسم قلبی ایجاد می شود. بسیاری از بیماران نگران حملات دوره ای خفگی هستند.
آکروکیانوز احتمالی (انگشتان آبی ، بینی ، لب ها). همه این علائم به دلیل بیماری زمینه ای است که منجر به هیپرتروفی بطن چپ می شود. اگر علت آن کاردیومیوپاتی هیپرتروفیک باشد ، نتیجه این آسیب شناسی می تواند مرگ بدون خشونت ناشی از ایست ناگهانی قلب باشد.
برنامه معاینه و درمان
افزایش قسمتهای چپ یا راست قلب را فقط می توان در معاینه ابزاری تشخیص داد. نوار قلب ، علائم هیپرتروفی و \u200b\u200bیافته های سونوگرافی برای تشخیص بسیار مهم است. مطالعات زیر لازم است:
- سمع و ضرب؛
- تونومتری
- انجام آزمایش های استرس (ارگومتری دوچرخه و تست تردمیل).
- تجزیه و تحلیل سوفل قلب
- بررسی اشعه ایکس
- آزمایش خون عمومی و بیوشیمیایی.
تغییرات زیر وجود هیپرتروفی LV را نشان می دهد:
- تنگی نفس ، سرگیجه و غش کردن ؛
- جابجایی مرزهای قلب به سمت چپ ؛
- سوفل سیستولیک در منطقه آئورت.
- افزایش فشار
- بزرگ شدن جزئی قلب.
میزان خطر حمله قلبی یا سکته مغزی خود را دریابید
در نارسایی قلبی همراه با ادم شدید ، داروهای ادرار آور نشان داده می شوند. برای درد قلب ، پزشک ممکن است نیترات (نیتروگلیسیرین) تجویز کند. گلیكوزیدهای قلبی در رژیم درمانی برای هیپرتروفی بطن چپ همراه با نارسایی قلبی گنجانده شده اند. ضد پلاکت و ضد انعقاد خون برای رقیق شدن خون و کاهش خطر لخته شدن خون نشان داده شده است. بنابراین ، بزرگ شدن LV به درمان کافی و مشاوره تخصصی نیاز دارد.