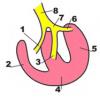
قلب عضوی شگفت انگیز با سلولهای سیستم رسانا و میوکارد انقباضی است که قلب را "ضربان قلب" می کند و عملکرد پمپ خون را انجام می دهد.
- گره سینوسی (گره سینوسی) ؛
- دهلیز چپ
- گره دهلیزی - بطنی (گره دهلیزی - بطنی) ؛
- بسته دهلیزی - بطنی (بسته او) ؛
- پاهای راست و چپ بسته نرم افزاری او ؛
- بطن چپ
- فیبرهای عضلانی رسانا Purkinje؛
- سپتوم بین بطنی
- بطن راست
- دریچه دهلیزی بطنی راست؛
- بزرگسیاهرگ زیرین؛
- دهلیز راست
- باز شدن سینوس کرونر
- ورید حفره فوقانی.
عکس. 1 نمودار ساختار سیستم رسانش قلب
سیستم هدایت قلب از چه تشکیل شده است؟

انقباضات عضله قلب (میوکارد) به دلیل تکانه هایی است که در گره سینوسی بوجود می آیند و از طریق سیستم هدایت قلبی منتشر می شوند: از طریق دهلیزها ، گره دهلیزی-بطنی ، بسته نرم افزاری او ، الیاف پورکینژ - تکانه ها به میوکارد انقباضی منتقل می شوند.
بیایید این روند را با جزئیات بررسی کنیم:
- یک انگیزه هیجان انگیز در گره سینوسی رخ می دهد. هیجان گره سینوسی در نوار قلب منعکس نمی شود.
- پس از چند صدم ثانیه ، ضربه ای از گره سینوسی به قلب قلب می رسد.
- در دهلیزها ، هیجان در امتداد سه مسیر اتصال گره سینوسی (SU) با گره دهلیزی-بطنی (AVU) گسترش می یابد:
- مسیر قدامی (دستگاه باخمان) - در امتداد دیواره قدامی خلف دهلیز راست قرار دارد و در سپتوم بین رحمی به دو شاخه تقسیم می شود - یکی از آنها به AVU نزدیک می شود و دیگری به دهلیز سمت چپ ، در نتیجه آن ضربه با تاخیر 0 به دهلیز چپ می رسد ، 2 ثانیه
- مسیر میانی (دستگاه ونکباخ) - در امتداد تیغه بین رحمی به AVU می رود.
- مسیر خلفی (مجرای تورل) - در امتداد قسمت تحتانی تیغه بین رحمی به AVU می رود و فیبرها از آن به دیواره دهلیز راست منشعب می شوند.
- هیجان منتقل شده از ضربه بلافاصله کل میوکارد دهلیزی را با سرعت 1 متر بر ثانیه پوشش می دهد.
- پس از عبور از دهلیزها ، ضربه به AVU می رسد ، که از آن فیبرهای رسانا از همه جهات منتشر می شوند ، و قسمت پایین گره به بسته نرم افزاری او منتقل می شود.
- AVU به عنوان یک فیلتر عمل می کند ، عبور از ضربه را به تأخیر می اندازد ، که امکان پایان تحریک و انقباض دهلیزها را قبل از شروع تحریک بطن ها فراهم می کند. پالس تحریک در امتداد AVU با سرعت 0.05-0.2 متر بر ثانیه پخش می شود. زمان عبور نبض از طریق AVU حدود 0.08 ثانیه طول می کشد.
- هیچ مرز مشخصی بین AVU و بسته نرم افزاری وی وجود ندارد. سرعت تکانه های بسته نرم افزاری وی 1 متر بر ثانیه است.
- علاوه بر این ، هیجان در شاخه ها و پاهای بسته نرم افزاری His با سرعت 3-4 متر بر ثانیه گسترش می یابد. پاهای بسته نرم افزاری His ، شاخه های آنها و قسمت انتهایی بسته نرم افزاری His عملکرد اتوماتیک را دارند که 15 تا 40 ضربه در دقیقه است.
- منشعب شدن پاهای بسته نرم افزاری عبور وی به الیاف پورکینژ ، که در طی آن تحریک با سرعت 5/4 متر بر ثانیه به میوکارد بطن های قلب گسترش می یابد. الیاف Purkinje همچنین عملکردی خودکار دارند - 15-30 پالس در دقیقه.
- در میوکارد بطن ها ، موج تحریک ابتدا سپتوم بین بطنی را می پوشاند و پس از آن به هر دو بطن قلب گسترش می یابد.
- در بطن ها ، روند تحریک از درون قلب به اپی کاردیوم می رود. در این حالت ، هنگام تحریک میوکارد ، EMF ایجاد می شود که به سطح بدن انسان گسترش می یابد و سیگنالی است که توسط دستگاه الکتروکاردیوگرافی ضبط می شود.
بنابراین ، سلولهای زیادی در قلب وجود دارند که عملکرد خودکاری را دارند:
- گره سینوسی (مرکز اتوماتیک سفارش اول) - بیشترین اتوماسیون را دارد.
- گره دهلیزی - بطنی (مرکز اتوماتیک مرتبه دوم) ؛
- بسته او و پاهای آن (مرکز اتوماتیک مرتبه سوم).
به طور معمول ، فقط یک ضربان ساز ضربان قلب وجود دارد - این گره سینوسی است ، تکانه هایی که از آن به منابع زیرین اتوماسیون منتقل می شوند قبل از اینکه تکانه تحریک بعدی به پایان برسد ، و این روند آماده سازی را از بین می برد. به بیان ساده ، گره سینوسی به طور معمول منبع اصلی تحریک است و سیگنالهای مشابه را در مراکز اتوماتیک مرتبه دوم و سوم سرکوب می کند.
مراکز خودکار مرتبه دوم و سوم عملکرد خود را فقط در شرایط پاتولوژیک نشان می دهند ، زمانی که اتوماسیون گره سینوسی کاهش می یابد ، یا اتوماسیون آنها افزایش می یابد.
مرکز اتوماتیک مرتبه سوم با کاهش کارکرد مراکز اتوماتیک مرتبه اول و دوم و همچنین افزایش عملکرد خودکار خود ، به ضربان ساز تبدیل می شود.
سیستم رسانش قلب قادر به تحریک تکانه ها نه تنها در جهت جلو - از دهلیزها به بطن ها (قبل از آن) ، بلکه همچنین در جهت مخالف - از بطن ها به دهلیزها (رتروگراد) است.
یک تست آنلاین (امتحان) با این موضوع انجام دهید ...
توجه! اطلاعات ارائه شده توسط سایت سایت اینترنتی فقط برای مرجع است اداره سایت در قبال عواقب منفی احتمالی در صورت مصرف هرگونه دارو یا روش بدون نسخه پزشک مسئولیتی ندارد!
نقش مهمی در کار ریتمیک قلب و در هماهنگی فعالیت عضلات اتاقهای جداگانه قلب توسط سیستم به اصطلاح رساننده قلب انجام می شود. اگرچه عضله دهلیز توسط حلقه های فیبری از عضله بطن ها جدا می شود ، با این حال ، از طریق سیستم هدایت ، که یک تشکیل عصب عضلانی پیچیده است ، ارتباطی بین آنها وجود دارد. رشته های عضلانی تشکیل دهنده آن (الیاف رسانا) ساختار خاصی دارند: سلولهای آنها از نظر میوفیبریل ضعیف و سرشار از سارکوپلاسم است ، بنابراین سبک تر هستند. آنها گاهی اوقات به صورت رشته های رنگ روشن با چشم غیر مسلح قابل مشاهده هستند و نمایانگر بخشی کمتر تمایز یافته از سنسیسیوم اصلی هستند ، اگرچه از نظر اندازه از رشته های عضلانی معمول قلب بیشتر هستند. در سیستم هدایت ، گره ها و تیرها از هم متمایز می شوند.
1. گره سینوس دهلیزی ، گره سینوسی، واقع در بخش دیواره دهلیز راست مربوط به سینوس ونوسخونسرد (در سوراخ انتهایی ، بین ورید اجوف فوقانی و گوش راست). با عضله دهلیز همراه است و برای انقباض ریتمیک آنها مهم است.
2. گره دهلیزی بطنی ، گره دهلیزی بطنی، واقع در دیواره دهلیز راست ، نزدیک است کاسپیس سپتالیس دریچه سه تایی فیبرهای گره ، به طور مستقیم با عضلات دهلیزی متصل می شوند ، به داخل سپتوم بین بطن ها ادامه می یابند بسته دهلیزی - بطنی ، fasciculus atrioventricularis (بسته نرم افزاری او)... در سپتوم بطنی ، بسته نرم افزاری به تقسیم می شود دو پا - crus dextrum et sinistrum، که به دیواره های بطن هایی به همین نام می روند و در عضله های خود زیر اندوکارد منشعب می شوند. بسته دهلیزی - بطنی برای کار قلب بسیار مهم است ، زیرا موج انقباض از دهلیزها به بطن ها از طریق آن منتقل می شود ، به همین دلیل تنظیم ریتم سیستول - دهلیزها و بطن ها ایجاد می شود.
در نتیجه ، دهلیزها توسط گره سینوس دهلیزی به هم متصل می شوند ، و دهلیزها و بطن ها توسط بسته نرم افزاری دهلیز بطنی متصل می شوند. معمولاً تحریک از دهلیز راست از گره سینوس دهلیزی به گره دهلیزی و بطنی و از آن در امتداد بسته دهلیزی بطنی به هر دو بطن منتقل می شود.
مجموعه ای از تشکل های آناتومیکی قلب (گره ها ، بسته های نرم افزاری و الیاف) ، متشکل از فیبرهای عضلانی غیر معمول (فیبرهای عضلانی رساننده قلب) و اطمینان از کار هماهنگ قسمتهای مختلف قلب (دهلیزها و بطن ها) ، با هدف تضمین فعالیت طبیعی قلب.
با هماهنگی انقباضات دهلیزها و بطن ها ، PSS کار ریتمیک قلب ، یعنی فعالیت طبیعی قلب را تضمین می کند. به طور خاص ، PSS اتوماسیون قلب را تضمین می کند.
ای گره سینوسی (گره Kis-Fleck) در دیواره دهلیز راست قرار دارد. او رهبر اصلی است. با ایجاد تکانه ها ریتم را تنظیم می کند.
ای گره دهلیزی - بطنی (دهلیزی - بطنی ؛ اشوف- تاوارا) در تیغه بین رحمی ، نزدیک به بطن ها قرار دارد.
- بسته نرم افزاری او (بسته دهلیزی - بطنی) از گره دهلیزی - بطنی خارج شده و به داخل سپتوم بین بطنی ادامه می یابد ، در آنجا به 2 پایه (راست و چپ) تقسیم می شود و به بطن ها می رود.
به این پاها الیاف پورکینژ گفته می شود و در دیواره بطن ها قرار دارد.
1 - گره سینوسی - 2 - گره دهلیزی - بطنی
3 - بسته 4 از الیاف Purkinje
v حالش چطوره سیستم هدایت قلب؟
یک انگیزه هیجان انگیز در گره سینوسی رخ می دهد. از گره سینوس به میوکارد دهلیزی می رسد.
the در دهلیزها ، هیجان در امتداد سه مسیر اتصال دهنده گسترش می یابد گره سینوسی (SU) با گره دهلیزی - بطنی (AVU)):
آهنگ جلو ( تراکت باخمان) - در امتداد دیواره قدامی خلف دهلیز راست قرار می گیرد و به دو شاخه در سپتوم بین دهلیزی تقسیم می شود - یکی از آنها به AVU نزدیک می شود و دیگری - به دهلیز چپ ، در نتیجه آن ، ضربه با تأخیر 0.2 ثانیه به دهلیز چپ می رسد ؛
مسیر میانه ( تراکت ونکباخ) - در امتداد تیغه دهلیزی به AVU می رود.
راه برگشت ( تراکت تورل) - به AVU در امتداد قسمت تحتانی تیغه بین رحمی می رود و فیبرها از آن به دیواره دهلیز راست منشعب می شوند.
هیجان منتقل شده از ضربه بلافاصله کل میوکارد دهلیزی را با سرعت 1 متر بر ثانیه پوشش می دهد.
پس از عبور از دهلیزها ، ضربه به AVU می رسد ، که از آن فیبرهای رسانا از همه جهات منتشر می شوند ، و قسمت پایین گره به بسته نرم افزاری او منتقل می شود.
AVU به عنوان یک فیلتر عمل می کند ، عبور از ضربه را به تأخیر می اندازد ، که امکان پایان تحریک و انقباض دهلیزها قبل از شروع تحریک بطن ها را فراهم می کند.
علاوه بر این ، هیجان در شاخه ها و پاهای بسته نرم افزاری His با سرعت 3-4 متر بر ثانیه گسترش می یابد. پاهای بسته نرم افزاری His ، شاخه های آنها و قسمت انتهایی بسته نرم افزاری His عملکرد اتوماتیک را دارند که 15 تا 40 ضربه در دقیقه است.
منشعب شدن پاهای بسته نرم افزاری عبور وی به الیاف پورکینژ ، که در طی آن تحریک با سرعت 5/4 متر بر ثانیه به میوکارد بطن های قلب گسترش می یابد. الیاف Purkinje همچنین عملکردی خودکار دارند - 15-30 پالس در دقیقه.
در میوکارد بطن ها ، موج تحریک ابتدا سپتوم بین بطنی را می پوشاند و پس از آن به هر دو بطن قلب گسترش می یابد.
در بطن ها ، روند تحریک از درون قلب به اپی کاردیوم می رود. در این حالت ، هنگام تحریک میوکارد ، EMF ایجاد می شود که به سطح بدن انسان گسترش می یابد و سیگنالی است که توسط دستگاه الکتروکاردیوگرافی ضبط می شود.
8. سپتوم بین بطنی
9. بطن راست
10. پای راست بسته نرم افزاری او
سیستم هدایت قلبی (PSS) - مجموعه ای از تشکل های تشریحی قلب (گره ها ، بسته ها و فیبرها) ، متشکل از فیبرهای عضلانی غیر معمول (فیبرهای عضلانی رساننده قلب) و اطمینان از کار هماهنگ قسمتهای مختلف قلب (دهلیزها و بطن ها) ، با هدف تضمین فعالیت طبیعی قلب.
یوتیوب دائرcالمعارف
1 / 5
system سیستم رسانایی قلب
✪ قلب: توپوگرافی ، ساختار ، خونرسانی ، عصب کشی ، سیستم هدایت
✪ ساختار قلب ، غشاهای قلب ، اسکلت فیبری قلب ، سیستم رسانایی
t زنگ های قلب
. چرخه قلب
زیرنویس
در اینجا نمودار چهار اتاق قلب آمده است. ابتدا اجازه دهید آنها را نام ببریم. این دهلیز مناسب است. در زیر بطن راست قرار دارد. دهلیز چپ و بطن چپ نیز وجود دارد. چهار اتاق قلب. خون از آنها عبور کرده و سپس وارد بدن می شود. برای انجام عملکردهای خود ، قلب باید به صورت هماهنگ منقبض شود. و ما می دانیم که اینگونه منقبض می شود: یک سلول ، که معمولاً دارای بار منفی است ، در بعضی از مواقع به یک بار مثبت گرایش پیدا می کند. و این فرآیند "دپولاریزاسیون" نامیده می شود. دپولاریزاسیون هنگامی است که پتانسیل غشا از یک مقدار منفی به یک مقدار مثبت بیشتر افزایش می یابد. وقتی سلول عضلانی دپلاریزه شود ، می تواند کوچک شود. چه زمانی شروع می شود؟ بیایید این را در یک نمودار نشان دهیم. یک منطقه کوچک وجود دارد که در آن سلول ها خود می توانند دپولاریز شوند. این امر منحصر به فرد است زیرا بیشتر سلولهای بدن هنگام دپلاریزه شدن سلولهای همسایه قطب می شوند. یعنی این سلولهای منحصر به فردی هستند ، زیرا می توانند خود را دفع کنند. به این ناحیه "گره سینوسی" یا گره SP گفته می شود. و توانایی سلولها برای دپولاریزاسیون مستقل نیز نام دارد. به آن "خودكارى" گفته مى شود. من آن را یادداشت می کنم. این بدان معناست که آنها بطور خودکار دپولاریزه می شوند و به کمک سلولهای دیگر نیازی ندارند. بعد از دپولاریزه شدن آنها چه اتفاقی می افتد؟ سلول ها از طریق اتصالات شکاف به سلول های عضلانی مجاور متصل می شوند. و هنگامی که دپولاریزه می شوند ، شروع به ارسال امواج دپولاریزاسیون به تمام جهات می کنند. این تقریباً شبیه یک "موج" در یک مسابقه فوتبال است. این وضعیت مدام ادامه دارد. و تمام سلولهای همسایه نیز دپلاریزه هستند. این پیکان نارنجی نسبتاً آهسته حرکت می کند. موج دپلاریزاسیون در مقایسه با نحوه حرکت در صورت عبور از یک پرتو مخصوص ، به آرامی حرکت می کند. من آن را رسم می کنم ، این خط آبی در مقایسه با فلش نارنجی ، مانند یک بزرگراه در مقایسه با یک جاده کوچک. و این بزرگراه موج دپلاریزاسیون را به طرف دیگر ، به دهلیز چپ منتقل می کند. جایی که سلول ها همان کار را شروع می کنند. دپولاریزه می شوند. بنابراین ، دپولاریزاسیون به صورت هماهنگ در دهلیز راست و چپ رخ می دهد. همه چیز کاملاً یکنواخت اتفاق می افتد. اما این خط یا بسته را "بسته باخمان" می نامند. این سیگنال را هدایت می کند و "پرتو باخمان" نامیده می شود. حال ما می دانیم که گره سینوس دهلیزی و بسته باخمان چیست. علاوه بر بسته نرم افزاری باخمان ، بافتهای دیگری نیز وجود دارد که از طریق آنها سیگنال به گره دیگری به نام گره دهلیزی-بطنی منتقل می شود. این گره بطنی-بطنی است. و این گره تنها چیزی است که دهلیز و بطن ها را به هم متصل می کند. گاهی اوقات گره RV نیز نامیده می شود. بنابراین این گره در حال دریافت سیگنال است. اگرچه ، من هنوز به شما نگفته ام که این سیگنال از چه طریق عبور کرده است. او مسیرهای بین گره ای را طی کرد. این نام جمعی برای هر سه تیر است. بنابراین ، سیگنال از گره سینوس دهلیزی از طریق مسیرهای بین گره ای به گره دهلیزی بطنی منتقل می شود. و این همان جایی است که یک اتفاق جالب رخ می دهد. بیایید برگردیم و به گره بطنی-بطنی نگاه کنیم و دقیقاً بفهمیم در اینجا چه اتفاقی می افتد. و برای فهمیدن ، یک اسکریپت کوچک به شما می دهم. بیایید بگوییم شما یک بازه زمانی دارید. مثلاً سه ثانیه. شما باید قرارداد دهلیزی را تماشا کنید. شما فقط به دهلیزها نگاه می کنید. و شما می گویید: من دیدم که چگونه اینجا ، سپس اینجا و دوباره کاهش یافته است. دهلیزها که موجی از دپولاریزاسیون دریافت می کنند ، در سه ثانیه سه بار منقبض می شوند. دهلیز سه بار منقبض می شود. اکنون همین اتفاق در بطن ها رخ می دهد. تماشای آنها ، تماشای دیدن اینکه چه اتفاقی می افتد. و منقبض شدن بطن ها را در اینجا ، اینجا و دوباره مشاهده خواهید کرد. بنابراین ، دهلیزها و بطن ها هر تعداد به یک اندازه منقبض می شوند. اما جالب است که بین بریدگی آنها تاخیر وجود دارد. آنها به طور همزمان منقبض نمی شوند. کمی تأخیر وجود دارد. اگر آن را اندازه گیری کنید ، یک دهم ثانیه به دست می آورید ، فاصله بسیار کمی. اما به دلیل گره دهلیزی-بطنی رخ می دهد. آنچه در مورد گره دهلیزی-بطنی جالب است تأخیر بین دهلیزها و بطن ها است. بیایید این را بنویسیم دلیل آن بسیار مهم است ، این است که اگر دهلیزها و بطن ها همزمان منقبض شوند ، آنها خون را به یکدیگر فشار می دهند. یعنی اجازه نمی دهد خون در مسیر درست حرکت کند. به دلیل تأخیر ، خون از دهلیزهای منقبض شده به بطن ها منتقل می شود. و سپس ، یک دهم ثانیه بعد ، بطن ها منقبض می شوند و خون را بیشتر فشار می دهند. یعنی تاخیر برای حرکت خون به طور هماهنگ در قلب اتفاق می افتد. بنابراین ، سیگنال با تاخیر یک دهم ثانیه دریافت شد. اما بعد او ادامه می دهد. و در این منطقه کوچک قرار می گیرد ، درست در اینجا. آن را "بسته نرم افزاری او" می نامند. من آن را امضا خواهم کرد یک اسم خنده دار یک بسته نرم افزاری از او است. بیایید ببینیم که اکنون سیگنال ما به کجا می رود. از بسته نرم افزاری او ، این مسیر پایین می رود. این شاخه بسته نرم افزاری مناسب است. و سپس از طریق پای چپ می گذرد. پای چپ تقسیم شده است. قسمت اول به جلو ادامه می یابد و قسمت دوم به عقب برمی گردد. من شاخه پشت را با یک خط نقطه ای می کشم ، مانند این. این "شاخه عقب چپ" است. و این شاخه جلو سمت چپ است که جلو می رود. باید تصور کنید که آنها به عقب و جلو می روند ، زیرا تصور آن در دو بعد بسیار دشوار است. و این به سادگی "پای راست" نامیده می شود. و برای اینکه اشتباه نکنید ، بدانید که به این قسمت که هنوز به دو شاخه تقسیم نشده است ، "پای چپ" گفته می شود. پاهای راست و چپ وجود دارد. و سپس پای چپ دوباره جدا می شود. الیاف آن در انتها به شدت منشعب می شوند. اینها الیاف پورکینژ هستند. در هر دو طرف الیاف پورکینژ وجود دارد. در واقع ، از این مرحله به بعد ، سیگنال می تواند به هر جهتی برود. و سرانجام می توانید سلول های عضلانی را نیز در این فرآیند قرار دهید. تاکنون ، سیگنال در امتداد سیستم هدایت قلب ، در امتداد این "بزرگراه ها" حرکت کرده است. اما اکنون امواج دپولاریزاسیون در امتداد جاده های باریک در حال حرکت هستند. من فقط برای تأکید بر اینکه سیگنال خیلی سریع از سیستم رسانایی عبور می کند از تصاویر بزرگراه ها و جاده ها استفاده می کنم. و وقتی به خود عضله می رسد ، کمی کندتر حرکت می کند. همانطور که مشاهده می کنید ، این بسیار مهم است ، زیرا تمام سلولهای عضلانی باید به صورت هماهنگ راه اندازی شوند. بنابراین ، سیگنال به این ترتیب حرکت می کند: از گره سینوس دهلیزی ، از طریق سیستم هدایت قلبی ، به طوری که دهلیزها به طور همزمان منقبض می شوند ، سپس به داخل گره دهلیزی بطنی با کمی تأخیر و سپس به بطن ها می روند ، که باز هم باید به طور همزمان منقبض شوند. زیرنویس توسط انجمن Amara.org
آناتومی
PSS از دو قسمت بهم پیوسته تشکیل می شود: سینواتریال (سینوس دهلیزی) و دهلیزی بطنی (دهلیزی بطنی).
Sinoatrial شامل گره سینوسی (گره Kisa-Flak) ، سه بسته انتقال سریع بین گره ای اتصال گره سینوسی با دهلیزی - بطنی و بسته سریع داخل رحمی هدایت سریع گره سینوسی را به دهلیز چپ متصل می کند.
قسمت دهلیزی بطنی تشکیل شده است گره دهلیزی - بطنی (گره اشوف-تاوارا), بسته او (شامل یک تنه مشترک و سه شاخه: جلو چپ ، عقب چپ و راست) و رسانا است الیاف پورکنژ.
تأمین خون
سیرت
PSS از نظر مورفولوژیکی از هر دو عضله و بافت عصبی متفاوت است ، اما ارتباط نزدیکی با قلب و سیستم عصبی داخل قلب دارد.
جنین شناسی
بافت شناسی
فیبرهای عضلانی غیر معمول قلب ، کاردیومیوسیت های رسانای تخصصی هستند که بسیار عصبی شده اند ، با تعداد کمی میوفیبریل و فراوانی سارکوپلاسم.
گره سینوسی
گره سینوسی یا گره سینوسی (SAU) Kiss-Fleck (lat. nódus sinuatriális) به طور زیر قلب در دیواره دهلیز راست جانبی دهان ورید اجوف فوقانی ، بین دهانه ورید حفره فوقانی و دهانه راست قرار دارد. شاخه هایی به میوکارد دهلیزی می دهد.
طول ACS ≈ 15 میلی متر ، عرض آن ≈ 5 میلی متر و ضخامت آن ≈ 2 میلی متر است. در 65٪ افراد ، سرخرگ گره از سرخرگ کرونر راست منشأ می گیرد ، در بقیه - از شاخه سیرفلکس شریان کرونر سمت چپ. SAS غالباً توسط اعصاب دلسوز و پاراسمپاتیک سمت راست قلب عصب کشی می شود که به ترتیب باعث اثرات منفی و مثبت کرونوتروپی می شوند. ...
سلولهایی که گره سینوسی را تشکیل می دهند از نظر بافت شناسی با سلولهای میوکارد فعال متفاوت هستند. یک نقطه مرجع خوب a.nodalis (شریان گره ای) است. اندازه سلولهای گره سینوسی کوچکتر از سلولهای میوکارد دهلیزی در حال کار است. آنها به صورت دسته ای دسته بندی می شوند ، در حالی که کل شبکه سلول ها در یک ماتریس توسعه یافته غوطه ور است. در مرز گره سینوسی ، رو به میوکارد دهان حفره فوقانی حفره ، یک منطقه انتقال تعریف شده است ، که می تواند به عنوان حضور سلولهای قلب میوکارد دهلیزی کار در داخل گره سینوسی در نظر گرفته شود. چنین مناطقی از گوه انداختن سلولهای دهلیزی به داخل بافت گره اغلب در مرز گره و برجستگی مرزی (برآمدگی دیواره دهلیز راست قلب که در قسمت فوقانی عضلات شانه قرار دارد) دیده می شود.
از نظر بافت شناسی ، گره سینوسی به اصطلاح تشکیل می شود. سلولهای گره ای معمولی. آنها بصورت تصادفی مرتب ، دوکی شکل و گاهی منشعب می شوند. این سلول ها با توسعه ضعیف دستگاه انقباضی ، توزیع تصادفی میتوکندری مشخص می شوند. شبکه سارکوپلاسمی کمتر از میوکارد دهلیزی است و سیستم لوله T وجود ندارد. این عدم وجود معیاری نیست که "سلولهای تخصصی" توسط آن تخصیص داده شود: اغلب سیستم لوله T در کاردیومیوسیتهای دهلیزی وجود ندارد.
در لبه های گره سینوسی ، سلول های انتقالی مشاهده می شوند ، که با جهت گیری بهتر میوفیبریل ها ، همراه با درصد بالاتری از اتصالات بین سلولی - نکسوس ها ، از سلولهای معمولی متفاوت است. طبق آخرین اطلاعات ، "سلولهای نوری بینابینی" که قبلا پیدا شده بود ، چیزی بیش از یک مصنوع نیست.
طبق مفهوم ارائه شده توسط T. James و همکاران (1963-1985) ، اتصال گره سینوسی با گره AV به دلیل وجود 3 دستگاه فراهم می شود: 1) قدامی کوتاه (بسته باخمان) ، 2) وسط (بسته ونکباخ) و 3) خلفی (بسته تورل) ، طولانی تر. معمولاً تکانه ها در مسیر کوتاه جلویی و میانی وارد AVU می شوند که 35-45 میلی ثانیه طول می کشد. سرعت انتشار تحریک از طریق دهلیزها 0.8-1.0 متر بر ثانیه است. سایر دستگاههای هدایت دهلیزی نیز شرح داده شده است. به عنوان مثال ، طبق B. Scherlag (1972) ، در امتداد مجرای داخل رحمی تحتانی ، تحریک از قسمت قدامی دهلیز راست به قسمت خلفی تحتانی دهلیز چپ انجام می شود. اعتقاد بر این است که در شرایط فیزیولوژیکی ، این بسته های نرم افزاری ، و همچنین بسته نرم افزاری Torel ، در حالت نهان هستند.
با این حال ، بسیاری از محققان وجود هرگونه پرتوی تخصصی بین ACS و AVU را مورد اختلاف قرار می دهند. به عنوان مثال ، یک تک نگاری جمعی معروف موارد زیر را بیان می کند:
بحث و جدال در مورد بستر آناتومیکی برای هدایت تکانه ها بین سینوس و گره های دهلیزی - بطنی به مدت صد سال ادامه داشته است ، به شرط اینکه سابقه مطالعه سیستم هدایت خود باشد. (...) طبق گفته های آشوف ، مونكبرگ و كخ ، بافت بین گره ها میوكاردیوم دهلیزی در حال كار است و حاوی هیچ دستگاه مجزا از نظر بافت شناسی نیست. (...) به نظر ما ، جیمز عملاً میوکارد کل سپتوم دهلیزی و خط الراس مرزی را به عنوان سه مسیر تخصصی ذکر شده در بالا شرح داد. (...) تا آنجا که ما می دانیم ، هیچ کس هنوز براساس مشاهدات مورفولوژیکی ثابت نکرده است که دستگاه های باریکی در تیغه بین قلبی و پشته مرزی جریان دارند ، به هیچ وجه قابل مقایسه با مجاری دهلیزی-بطنی و شاخه های آن.
ناحیه اتصال دهلیز بطنی
گره دهلیزی - بطنی (lat.nódus atrioventriculáris) در ضخامت قسمت قدامی-پایینی پایه دهلیز راست و در تیغه بین رحمی نهفته است. طول آن 5-6 میلی متر ، عرض 2-3 میلی متر است. از طریق شریانی به همین نام از طریق خون تأمین می شود ، که در 80-90٪ موارد شاخه ای از شریان کرونر راست است و در بقیه موارد - شاخه ای از شریان دور چپ چپ است.
AVU محور بافت رسانا را نشان می دهد. در تاج ورودی و اجزای ترابکولار آپیکال قسمت عضلانی تیغه بین بطنی قرار دارد. مشاهده معماری اتصال AV در جهت صعودی - از بطن به میوکارد دهلیزی راحت تر است. بخش منشعب از بسته نرم افزاری AV بر روی تاج م componentلفه ترابکولار آپیکال قسمت عضلانی تیغه بین بطنی قرار دارد. بخش دهلیزی محور AV را می توان به یک منطقه فشرده از گره AV و یک منطقه سلولی انتقالی تقسیم کرد. بخش فشرده گره در کل طول آن ، ارتباط نزدیک با بدن رشته ای را که بستر آن را تشکیل می دهد ، حفظ می کند. دارای دو نوع کشش در امتداد پایه فیبری در سمت راست به دریچه سه سر و در سمت چپ به دریچه میترال است.
ناحیه سلولی انتقالی ناحیه ای است که به طور پراکنده بین میوکارد انقباضی و سلول های تخصصی ناحیه فشرده گره AV واقع شده است. در بیشتر موارد ، ناحیه انتقال در پشت ، بین دو پسوند گره AV بارزتر است ، اما همچنین یک پوشش نیمه بیضی از بدن گره را تشکیل می دهد.
از نظر بافت شناسی ، سلولهای جز component دهلیزی محل اتصال AV کوچکتر از سلولهای میوکارد دهلیزی کار هستند. سلولهای ناحیه انتقالی کشیده شده و گاهی توسط بندهای بافت فیبری از هم جدا می شوند. در منطقه فشرده گره AV ، سلول ها فاصله بیشتری دارند و اغلب به صورت بسته نرم افزاری و حلقه ای به هم پیوسته سازمان یافته اند. در بسیاری از موارد ، تقسیم منطقه فشرده به لایه های عمیق و سطحی آشکار می شود. یک پوشش اضافی لایه ای از سلول های انتقالی است که به گره یک ساختار سه لایه می دهد. هنگامی که گره به قسمت نافذ بسته نرم افزاری می رود ، افزایش اندازه سلول ها مشاهده می شود ، اما به طور کلی معماری سلولی با منطقه فشرده گره قابل مقایسه است. تعیین مرز بین گره AV و قسمت نافذ بسته نرم افزاری به همین نام در زیر میکروسکوپ دشوار است ، بنابراین ، یک جداسازی کاملاً آناتومیکی در ناحیه محل ورود محور به بدنه رشته ای ارجح است. سلولهایی که قسمت منشعب بسته را تشکیل می دهند از نظر اندازه مشابه سلولهای میوکارد بطنی هستند.
الیاف کلاژن AVU را به ساختار کابل تقسیم می کند. این ساختارها اساس تشریحی را برای تفکیک هدایت طولی فراهم می کنند. انجام تحریک در امتداد AVU هم در جهت آنتروگراد و هم در جهت عقب است. AVU ، به عنوان یک قاعده ، از نظر طولی به دو کانال رسانا تقسیم می شود (α آهسته و β سریع) - این شرایط را برای وقوع تاکی کاردی متقابل گره پاروکسیسم ایجاد می کند.
ادامه AVU است تنه مشترک بسته نرم افزاری او.
بسته نرم افزاری او
بسته دهلیزی - بطنی (Lat fascículus atrioventriculális) ، یا یک بسته از وی ، میوکارد دهلیزی را با میوکارد بطنی متصل می کند. در قسمت عضلانی تیغه بین بطنی ، این بسته نرم افزاری به دو قسمت تقسیم می شود پاهای راست و چپ (Lat crus déxtrum et crus sinístrum) شاخه انتهایی فیبرها (الیاف پورکینژ) ، که این پاها در آن تجزیه می شوند ، به میوکارد بطنی ختم می شوند.
طول تنه مشترک بسته نرم افزاری His 8-18 میلی متر است ، بسته به اندازه قسمت غشایی تیغه بین بطنی ، عرض حدود 2 میلی متر است. صندوق بسته نرم افزاری His از دو قسمت تشکیل شده است: منشعب و شاخه دار. قطعه سوراخ کننده از مثلث فیبری عبور کرده و به قسمت غشایی تیغه بین بطنی می رسد. بخش منشعب از سطح لبه تحتانی تیغه فیبر شروع می شود و به دو پایه تقسیم می شود: سمت راست به بطن راست می رود ، و سمت چپ - به سمت چپ ، جایی که در شاخه های قدامی و خلفی توزیع می شود. شاخه قدامی پای چپ شاخه بسته در قسمتهای قدامی تیغه بین بطنی ، در دیواره قدامی - جانبی بطن چپ و در عضله قدامی پاپیلر منشعب می شود. شاخه خلفی انتقال ایمپالس را در امتداد بخشهای میانی سپتوم بین بطنی ، در امتداد آپیکال خلفی و قسمتهای پایین بطن چپ و همچنین در امتداد عضله پاپیلاری خلفی فراهم می کند. بین شاخه های شاخه سمت چپ بسته نرم افزاری او شبکه ای از آناستوموز وجود دارد که از طریق آن تکانه وقتی یکی از آنها مسدود می شود با 10-20 میلی ثانیه وارد منطقه مسدود شده می شود. سرعت انتشار تحریک در تنه مشترک بسته نرم افزاری وی حدود 1.5 متر بر ثانیه است ، در شاخه های بسته نرم افزاری بسته نرم افزاری وی و قسمت های نزدیک سیستم پورکینج به 3-4 متر بر ثانیه می رسد و در قسمت های انتهایی رشته های پورکینژ کاهش می یابد و در عضله قلب بطن ها تقریباً 1 متر در ثانیه
قسمت سوراخ شده تنه او با خون از شریان AVU تأمین می شود. پای راست و شاخه قدامی پای چپ - از شریان کرونر بین بطنی قدامی ؛ شاخه خلفی پای چپ - از شریان کرونر بین بطنی خلفی.
الیاف پورکنژ
سلولهای کم رنگ یا متورم (به نام سلولهای پورکنژ) بندرت در ناحیه مخصوص اتصال دهلیز بطنی در نوزادان و کودکان خردسال یافت می شوند.
مقدار عملکردی
با هماهنگی انقباضات دهلیزها و بطن ها ، PSS کار ریتمیک قلب ، یعنی فعالیت طبیعی قلب را تضمین می کند. به طور خاص ، این PSS است که اتوماسیون قلب را تضمین می کند.
از نظر عملکردی ، گره سینوسی یک ضربان ساز درجه یک است. در حالت استراحت ، به طور معمول 60-90 پالس در دقیقه ایجاد می کند.
در محل اتصال AV ، عمدتا در مناطق مرزی بین AVU و بسته نرم افزاری His ، تاخیر قابل توجهی در موج تحریک وجود دارد. سرعت تحریک قلب کاهش می یابد و به 0.02-0.05 متر در ثانیه می رسد. چنین تأخیری در تحریک در AVU تنها پس از پایان انقباض کامل دهلیزها ، تحریک بطن ها را فراهم می کند. بنابراین ، توابع اصلی AVU عبارتند از:
گره دهلیزی - بطنی (AV ، دهلیزی - بطنی) (اشوف-تاوارا)
گره دهلیزی - بطنی در دهلیز راست در قسمت تحتانی سپتوم بین دهلیزی دقیقاً بالای حلقه سه تایی و جلوی سینوس کرونر قرار دارد ؛ در 90٪ موارد از طریق شاخه بین بطنی خلفی شریان کرونر راست خون تأمین می شود. بافت آن شبیه به گره سینوسی است. دسته ای از الیاف تخصصی (بسته دهلیزی - بطنی) از گره دهلیزی - بطنی خارج می شود - تنها راهی که موج تحریک از دهلیزها به بطن ها منتقل می شود. انتقال تکانه ها از گره سینوژ دهلیزی به گره دهلیزی - بطنی با تأخیر حدود 15/0 ثانیه رخ می دهد ، به همین دلیل قبل از شروع سیستول بطنی ، سیستول دهلیزی وقت دارد تا پایان یابد. بسته نرمال دهلیزی بطنی به بسته نرم افزاری His که شامل فیبرهای عضلانی قلبی اصلاح شده است و شاخه های نازک تری - الیاف پورکین - از آن گسترش می یابد ، عبور می کند. تکانه ها با سرعت 5 متر بر ثانیه در امتداد پرتو حرکت می کنند و در نهایت در سراسر میوکارد بطنی گسترش می یابند. هر دو بطن به طور همزمان منقبض می شوند و موج انقباض آنها از اوج قلب شروع می شود و به سمت بالا گسترش می یابد و خون را از بطن ها به داخل رگ هایی که به طور عمودی به سمت بالا از قلب امتداد دارند خارج می کند.
سرعت هدایت در گره AV کم است ، که منجر به تاخیر هدایت فیزیولوژیکی می شود ؛ در ECG ، با بخش PQ مطابقت دارد.
فعالیت الکتریکی گره سینوسی و گره AV به طور قابل توجهی تحت تأثیر سیستم عصبی خودمختار است. اعصاب پاراسمپاتیک اتوماتیک گره سینوسی را سرکوب می کنند ، رسانایی را کند می کنند و دوره نسوز را در گره سینوس و بافتهای مجاور و در گره AV طولانی می کنند. اعصاب دلسوز نتیجه عکس دارد.
الیاف پورکنژ

بسته نرم افزاری وی از گره AV خارج می شود ، به داخل استرومای قلب نفوذ می کند ، به جلو می رود و از قسمت غشایی تیغه بین بطنی عبور می کند. در قسمت عضلانی تیغه بین بطنی ، بسته نرم افزاری His به پاهای راست و چپ باریک تقسیم می شود. شاخه های انتهایی آنها در امتداد قلب بطن ها گسترش می یابد و از آنها به اعماق قلب می رسد شاخه های انتهایی - الیاف Purkinje - گسترش می یابد.
سلولهای پورکینژ سلولهای عصبی وابران بزرگ هستند که در قشر مخ مخفی فراوان است. نام این سلول ها به نام کاشف آنها ، پزشک و فیزیولوژیست چک یان اوانجلیستا پورکینیه است.
بدن سلول پورکینژ به شکل گلابی است که بسیاری از دندریتهای منشعب فراوان از آن خارج می شوند ، که سیناپسهای زیادی را با نورونهای دیگر تشکیل می دهند و به سطح مخچه می روند. آکسون طولانی که از قاعده سلول واقع در اعماق قشر مخچه سرچشمه می گیرد ، از طریق ماده سفید به هسته مخچه می رود و با نورون های خود و همچنین هسته های دهلیزی سیناپس تشکیل می دهد.

شکل "پتانسیل عملکرد الیاف پورکینژ"

سلولهای پورکینژ (A) و سلولهای دانه ای (B) در قسمت مدول کبوتر. طراحی توسط سانتیاگو رامون و کاژال